眼底の病気
糖尿病網膜症
糖尿病にかかって、すぐ目に異常をきたすわけではありません。糖尿病と診断され、網膜症になるまで数年から10年くらいかかることが分かっています。
重症な糖尿病網膜症になって、失明したり失明の危険が迫っている患者さんは、全糖尿病患者さんのうち20%くらいと推定されます。
病気の進行は前期(単純期)、中期(前増殖期)、後期(増殖期)の3期に分かれています。
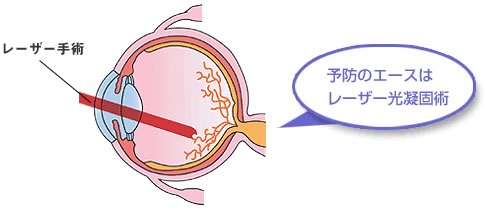
前期の時は、特に治療する必要はありませんが、中期になると病状進行を防ぐために、レーザー光凝固術の治療が必要になります。この時期を逃さないことが治療のポイントとなります。レーザーを受けたからといって視力が良くなることはありません。しかし、網膜症の進行をくいとめるための最も有効な方法です。
後期になると硝子体出血・網膜剥離・血管新生緑内障などがおこります。こうなると失明の危険性がありますので、手術が必要になります。手術によっておよそ80%が治りますが、完全な視力の回復は難しいのが現状です。
糖尿病と診断されたら、必ず眼科医の管理を受けて下さい。
飛蚊症
目の前を小さなものがチラチラして、ちょうど蚊が飛んでいるように見えるのを、飛蚊症(ひぶんしょう)と言います。これは、実際に細かい濁りが目玉の中に浮いて動いているのです。
その原因は色々ですが、多くの場合は硝子体剥離(しょうしたいはくり)といって、硝子体という目玉の中身が、そのすぐ外側の網膜からはがれてしまったものです。
硝子体は、ちょうど卵の白身のような透明なものです。この硝子体は、誰でも年を取るにつれて縮もうとする傾向がありますので、硝子体剥離は大変多いものです。たいていは硝子体と網膜はうまくはがれて、真ん中の取り付け部分だけが分厚いので、明るいところではその影が自分に見えて、チラチラするだけで済みます。うっとうしく感じますが、これは何も害がありません。
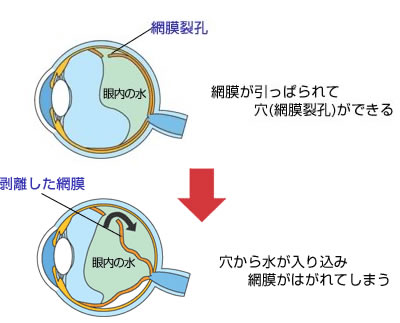
ところが100人に数人ぐらい、硝子体が縮む時、網膜からうまくはがれないで、網膜の一部を引きちぎる事があります。洋服のかぎ裂きのようなものです。これを網膜裂孔(もうまくれっこう)といいます。網膜裂孔をそのままにしておくと、網膜剥離(もうまくはくり)という失明につながる病気に進展します。したがって、飛蚊症が出てきたときは、網膜に穴があいてないか、詳しく調べる必要があります。
網膜剥離
飛蚊症に伴って生じるもの、眼球を強く打撲したときに生じるもの、生まれつき薄かった網膜(網膜格子状変性など)に穴ができて生じるものなどがあります。